Teil
1: Symposium der GD-Fachgruppe Dermatotherapie: Gesundheitsökonomie
in der Dermatologie
Teil 2: Mittagsseminar 1:
Aknemanagement: Therapie – Kosmetik – Patient
Teil
3: Symposium der GD-Fachgruppe Dermokosmetik: Hautalterung – Dermokosmetische
Konzepte und Wirkstoffe
Teil 4: Wissenschaftliches Hauptprogramm (Teil 1)
Teil 5: Mittagsseminar 2: Aktuelle Aspekte der Psoriasistherapie mit Biologics
Reinhard
Rychlik
Institut für empirische Gesundheitsökonomie,
Burscheid
Patientendefinierte
Outcomesforschung als Grundlage der Nutzenbewertung von Dermatika
Mit der Einführung des GKV-Modernisierungs-Gesetzes
(GMG) wurde auch die so genannte 4. Hürde der Arzneimittelregulation
– die Nutzenbewertung – in Deutschland zur Reglementierung von GKV-Leistungen
eingeführt. Dafür wurde das Institut für Qualität
und Wirtschaftlichkeit im Gesundheitswesen (IQWiG) installiert. International
wird die Nutzenbewertung in vielen Ländern Europas als Bestandteil
des Zulassungs- und Erstattungsverfahrens zur Reglementierung von Gesundheitsleistungen
eingesetzt. Sie spielt eine erhebliche Rolle bei der Festsetzung von Positiv-
und Negativlisten.
Für die Versorgungsforschung ist dabei von Interesse, dass die Nutzenbewertung
der Arzneimittel durch den Vergleich mit anderen Therapien, in der Regel
einer Standardmethode (Methode mit erwiesener Wirksamkeit) beziehungsweise
der üblicherweise eingesetzten Methode (Wirksamkeit nicht nachgewiesen),
erfolgt. Als Datenbasis für eine Nutzenbewertung können dabei
sowohl unterschiedliche prospektive experimentelle beziehungsweise beobachtende
Studientypen als auch retrospektive Evaluationen, Meta-Analysen beziehungsweise
Modellierungen herangezogen werden. Gemäß den Richtlinien der
evidenzbasierten Medizin werden Studien nach den Evidenzklassen I-V klassifiziert.
Randomisierte, doppelblinde klinische Studien haben danach das höchste
Gewicht für die Nutzenbewertung.
Bei der Beurteilung zum Nutzen von Arzneimitteln sollte aber nicht nur
die in klinischen Studien nachgewiesene klinische Wirksamkeit (Efficacy)
berücksichtigt werden, sondern es sollte der Alltagswirksamkeit (Effectiveness),
die im Behandlungsalltag in Beobachtungs- beziehungsweise Kohortenstudien
erhoben wird, ein höherer Stellenwert eingeräumt werden. Entsprechend
angelegte Studien könnten einen maßgeblichen Beitrag zur Versorgungsforschung
liefern.
Problematisch im GMG ist die offene Formulierung des Nutzenbegriffs. Vor
der Implementierung einer Nutzenbewertung hätte im wissenschaftlichen
Diskurs eine entsprechende Nutzendefinition bestimmt werden müssen.
Ausschlaggebend für die Definition des Nutzens von Gesundheitsleistungen
sind zum einen die Perspektive (Patient, Arzt, Krankenkasse, Politik,
Gesamtgesellschaft) und zum anderen auch, anhand welcher Merkmalsausprägungen
die Wirksamkeit der Maßnahmen gemessen werden soll, wie zum Beispiel
Heilung, Prävention, Verkürzung von Liegezeit oder auch Verbesserung
der Compliance und Lebensqualität.
Das Arzneimittelverordnungs-Wirtschaftlichkeitsgesetz (AVWG) legt nun
fest, wie der Nutzen von Arzneimitteln beziehungsweise eine therapeutische
Verbesserung zu bestimmen ist: „Der Nachweis einer therapeutischen
Verbesserung erfolgt … durch Bewertung von klinischen Studien nach
methodischen Grundsätzen der evidenzbasierten Medizin … dabei
sind vorrangig klinische Studien, insbesondere direkte Vergleichsstudien
mit anderen Arzneimitteln dieser Wirkstoffgruppe mit patientenrelevanten
Endpunkten, insbesondere Mortalität, Morbidität und Lebensqualität,
zu berücksichtigen.“
International wird die Nutzenbewertung immer in Verbindung mit den Kosten
– als Kosten-Nutzen-Bewertung – durchgeführt. In Deutschland werden
die Kosten aber nur im Rahmen des Wirtschaftlichkeitsgebots vom Gemeinsamen
Bundesausschuss mit begutachtet, ohne dass hierfür gesundheitsökonomische
Instrumente verwendet beziehungsweise gesundheitsökonomische Evaluationen
gefordert werden.
Eine Nutzenbewertung, die auf Versorgungsforschungsstudien basiert, könnte
zu einer besseren Versorgung sowie einem geringeren Ressourcenverbrauch
führen. Diesen Weg hat der Gesetzgeber aber nicht eingeschlagen.
Zwar hat das AVWG den Anspruch, dass „die Arzneimittelversorgung
besser als bisher an dem tatsächlichen medizinischen Versorgungsbedarf
der Patientinnen und Patienten ausgerichtet sein soll“, es fördert
aber lediglich weiter Preisdiktat und Budgetierung.
|
Fotos: GD Gesellschaft für Dermopharmazie |


Joachim
Kresken
Irmgardis-Apotheke, Viersen
Aufbau
eines Netzwerks hautkompetenter Apotheken — Ziele und aktueller Stand
eines neuen Projekts der
Gesellschaft für Dermopharmazie
Obwohl der gesamte Arzneimittelumsatz in Deutschland
trotz Einführung des Gesetzes zur Modernisierung der Gesetzlichen
Krankenversicherung (GMG) in den Jahren 2004 und 2005 weiter angestiegen
ist, ging der Umsatz an Dermatika im gleichen Zeitraum stark zurück.
Der Hauptgrund dafür ist der Wegfall der Erstattungsfähigkeit
nicht verschreibungspflichtiger Arzneimittel, unter denen sich besonders
viele Dermatika befinden. Diese Arzneimittel müssen jetzt vom Patienten
selbst bezahlt werden und werden deshalb von vielen nur noch reduziert
oder gar nicht mehr angewandt.
Zur Förderung der Anwendungs- und Kaufbereitschaft notwendiger Hautarzneimittel
kann auch die Apotheke, an die sich immer mehr Patienten ohne vorherigen
Arztbesuch wenden, einen wichtigen Beitrag leisten. Die Beratungsleistung
des Apothekers kann mit entscheidend für den weiteren Krankheitsverlauf
des jeweiligen Patienten sein. Nicht selten steht der Apotheker vor der
Aufgabe, abwägen zu müssen, ob eine vom Patienten gewünschte
Selbstmedikation angezeigt ist oder ob vor einer Behandlung ein Arztbesuch
empfohlen werden sollte.
Um die ihnen zugefallene neue Rolle qualifiziert ausüben zu können,
benötigen die Apotheken ein einheitliches Konzept, das sich an den
Kriterien der evidenzbasierten Medizin orientieren und mit den Dermatologen
als den für Hautkrankheiten maßgeblichen Experten abgestimmt
sein sollte. Die Entwicklung und Umsetzung eines solchen Konzepts gehört
zu den Zielen der GD Gesellschaft für Dermopharmazie.
Als ersten konkreten Schritt in diesem Zusammenhang hat die Gesellschaft
eine Leitlinie zur dermatologischen Rezeptur und verschiedene Leitlinien
zu dermokosmetischen Themen herausgegeben. Es folgte die Entwicklung von
Konzepten für ein interdisziplinäres Management der Tinea pedis
und der Onychomykose. Letzteres wird von Prof. Dr. I. Effendy, Bielefeld,
im Rahmen der 10. GD-Jahrestagung vorgestellt. Alle genannten Positionspapiere
wurden im Rahmen von Konsensfindungsprozessen gemeinsam von Dermatologen,
Apothekern und teilweise anderen Fachleuten erarbeitet.
Vor kurzem hat die GD damit begonnen, ein bundesweites Netzwerk von Apotheken
aufzubauen, die bereit sind, sich nach Teilnahme an einer von der GD angebotenen
Qualifizierungsmaßnahme an der praktischen Umsetzung des Konzeptes
einer evidenzbasierten Hautberatung zu beteiligen. Außerdem sollen
diese Apotheken in Umfragen des unter der Leitung von Prof. Dr. M. Augustin
in Hamburg eingerichteten Zentrums für dermatologische Versorgungsforschung
(CVderm) eingebunden werden.
Als Gegenleistung wird die GD die im Kompetenznetzwerk zusammengefassten
Apotheken der Öffentlichkeit bekannt machen. Geschehen wird dies
über die etablierten Kommunikationswege der GD sowie über ein
neues, im Aufbau befindliches Internet-Portal (www.hautapotheke.de). Dieses
Portal soll interessierte Verbraucher über aktuelle Entwicklungen
auf dem Gebiet der Dermopharmazie informieren und ihnen die Möglichkeit
bieten, eine hautkompetente Apotheke in ihrer Nähe zu finden.
|
S
Fotos: GD Gesellschaft für Dermopharmazie |


Lisa
Zimmer
Klinik für Dermatologie und Venerologie, Universitäts-Klinik
Hamburg-Eppendorf
Das
Zentrum Versorgungsforschung in der Dermatologie
Die Wirtschaftlichkeit der Gesundheitsversorgung
in Deutschland ist seit Jahren ein zentrales Thema der Gesundheitspolitik.
Da die Gesundheitspolitik im Hinblick auf die immer begrenzter werdenden
finanziellen Mittel zukünftig medizinische Leistungen rationalisieren
muss, ist die Kenntnis der Versorgungssituation in den verschiedenen medizinischen
Gebieten essentiell. Nur dadurch wird es möglich sein, auf der Basis
belastbarer Daten Konzepte zur Steuerung der Allokation im Gesundheitswesen
zu entwickeln und qualifizierte Beiträge zu den aktuellen gesundheitspolitischen
Diskussionen zu leisten. Für die Dermatologie mit ihren zahlreichen
Teilgebieten wird es von großer Bedeutung sein, den Versorgungsbedarf
der Haut- und Allergiekranken in Deutschland zu kennen, die eigenen Aktivitäten
danach auszurichten und die Notwendigkeit der zukünftigen qualifizierten
fachärztlich-dermatologischen Versorgung in Deutschland darzustellen.
Die Versorgungsforschung untersucht definitionsgemäß die Versorgungsrealität
unter Alltagsbedingungen und liefert die hierfür benötigten
Planungsdaten.
Vor diesem Hintergrund wurde am 1.10.2005 das Competenzzentrum Versorgungsforschung
in der Dermatologie (CVderm) mit dem Ziel gegründet, die Versorgungsforschung
in der Dermatologie zu fördern und zu koordinieren. Aufgaben des
CVderm sind die Basisdokumentation der Versorgungsforschung zu Hauterkrankungen
und Allergien in Deutschland, die Initiierung eigener Versorgungsstudien
sowie die methodische Beratung anderer Arbeitsgruppen. Als Förderprojekt
der Deutschen Dermatologischen Gesellschaft (DDG) und des Berufsverbandes
der Deutschen Dermatologen (BVDD) informiert und berät das CVderm
zudem deren Vorstände und Mitglieder. Das CVderm ist mit einem Kooperationsvertrag
am Forschungsschwerpunkt „Versorgungsforschung“ des Universitäts-Klinikums
Hamburg-Eppendorf (UKE) angesiedelt. Eine enge Kooperation wurde auch
mit der Gesellschaft für Dermopharmazie (GD) eingeleitet, mit der
ein gemeinsames Forschungsprojekt „Apothekennetzwerk“ aufgebaut
wird.
Auftrag an das CVderm ist die Etablierung einer bundesweiten Versorgungsforschung
für den Bereich der Dermatologie. In diesem Sinne wurden bereits
folgende aktuelle Teilprojekte initiiert:
1. Einrichtung des „Competenzzentrum Versorgungsforschung in der
Dermatologie“
2. Erarbeitung einer Prioritätenliste der Projektthemen für
die nächsten Jahre
3. Versorgungsforschung in der Dermatologie 2005 – aktuelle Bestandsaufnahme
4. Versorgungsstand des atopischen Ekzems bei Schulkindern in Schleswig-Holstein
5. Expertise zur Nutzenbewertung und Versorgungsnotwendigkeit der Vakuumversiegelungstherapie
von Wunden
6. Versorgungsqualität und leitliniengerechte Versorgung chronischer
Wunden
7. Epidemiologie akuter und chronischer Hautkrankheiten in Deutschland
8. Prognoseforschung: Versorgungsbedarf bei Hautkrankheiten und Allergien
2006-2020
Die Versorgungsforschung bedarf in ihren einzelnen Projekten des Mitwirkens
einer Vielzahl dermatologischer Kliniken und Praxen, um repräsentative
Ergebnisse zu erzielen. Dazu wird eine möglichst breite Kooperation
mit Versorgern, Kostenträgern und politischen Entscheidungsträgern
angestrebt.
|
Fotos: GD Gesellschaft für Dermopharmazie |


Petra
Staubach
Hautklinik der Johannes-Gutenberg-Universität Mainz
Neue Ansätze für ein interdisziplinäres
Management des atopischen Ekzems
Das atopische Ekzem – auch Neurodermitis, endogenes Ekzem oder atopische
Dermatitis genannt – ist eine chronische Hautkrankheit, die im frühen
Kindesalter beginnt. Bei den Betroffenen besteht eine genetische Disposition,
gegen bestimmte exogene und endogene Reize wie Allergien, Infektionen, Umweltfaktoren
und psychische Belastungen stark juckende, ekzematöse Hautveränderungen
in unterschiedlich starker Ausprägung zu entwickeln.
Aufgrund dieser Komplexität ist es besonders wichtig, dass der Patient
diese Erkrankung versteht und lernt mit ihr umzugehen. Das heißt,
es bedarf einer professionellen Schulung, damit der Patient oder dessen
Eltern das geeignete Lokaltherapeutikum stadiengerecht einsetzen kann, vermeintliche
Auslösefaktoren kennt und gegebenenfalls im Schub durch alternative
psychotherapeutische Verfahren (zum Beispiel Durchbrechen des Juckreiz-Kratz-Zirkels)
die Erkrankung besser tolerieren lernt, was seine Lebensqualität langfristig
verbessert.
Die Arbeitsgemeinschaft Neurodermitisschulung (AGNES) hat Richtlinien und
Qualitätsstandards für Neurodermitis-Schulungen in allen Altersgruppen
aufgestellt und evaluiert. Mittlerweile finden in vielen Städten Deutschlands
solche interdisziplinären Schulungen statt, wodurch eine adäquate
Versorgung des Neurodermitis-Patienten gewährleistet wird.
|
Fotos: GD Gesellschaft für Dermopharmazie |


Ina
Zschocke,
SCI derm GmbH, Hamburg
Patientendefinierte
Outcomesforschung als Grundlage der Nutzenbewertung von Dermatika
Die Nutzenbewertung von Therapieverfahren stellt
im Hinblick auf eine ethische Notwendigkeit, die zunehmende Ökonomisierung
und nicht zuletzt auch durch die seitens des IQWiG definierten Kriterien
therapeutischen Nutzens eine notwendige, doch zugleich in ihrer Umsetzung
schwierige Aufgabe in der modernen, evidenzbasierten Medizin dar.
Es bestehen in der Medizin grundsätzlich unterschiedliche Bewertungsperspektiven, die teilweise durch einen Interessenkonflikt gekennzeichnet sind: die Leistungserstatter müssen die Rentabilität der Kosten berücksichtigen, während die Leistungserbringer ihren Behandlungsauftrag qualifiziert erfüllen und dafür angemessen honoriert werden müssen.
Die Perspektive der Patienten wiederum orientiert sich am subjektiven Nutzen der Therapie. In klinischen Studien wird der Nutzen traditionell als „efficacy“ definiert, wobei der therapeutische Outcome in der Dermatologie zum Beispiel als Befundscore (zum Beispiel PASI) gemessen wird. Der Nutzen aus Patientenseite wird dabei teilweise unter dem Aspekt der Lebensqualität berücksichtigt, direkter Nutzen in Form von Therapiezielen selten ermittelt.
Gegenstand der vorliegenden Studien ist der Vergleich der Therapieziele
auf Patientenseite mit der Einschätzung der Ziele seitens der Ärzte.
Dazu wurden Daten an n=500 Patienten mit zehn unterschiedlichen Dermatosen
(Atopische Dermatitis, Chronisches Hand-/Fußekzem, Urtikaria, Psoriasis
vulgaris, Herpes zoster, Ulcus cruris, Autoimmunerkrankungen der Haut,
Acne vulgaris, Hyperhidrosis und Haarerkrankungen) erhoben. Das Erreichen
von Therapiezielen wurde ebenso erfasst wie die Lebensqualität.
|
Fotos: GD Gesellschaft für Dermopharmazie |


Katharina
Herberger (1), Ina Zschocke (2) und Matthias Augustin (1)
(1) Klinik für Dermatologie und Venerologie, Universitäts-Klinik
Hamburg-Eppendorf
(2) SCI derm GmbH, Hamburg
Versorgungsforschung
am Beispiel der Vakuumtherapie von Wunden – Ergebnisse einer nationalen
multizentrischen Studie
Hintergrund: Die VAC-Therapie ist ein bewährtes
und häufig eingesetztes Verfahren in der Behandlung akuter und chronischer
Wunden. Ihre Wirksamkeit und Sicherheit ist durch viele Studien belegt.
Der Nutzen dieser Therapie beruht insbesondere auch auf Patienten-relevanten
Effekten. Eine systematische Untersuchung dieses Patientennutzens erfolgte
bislang nicht.
Zielsetzung: Ermittlung des Nutzens der VAC-Therapie bei Patienten im
ambulanten und stationären Routine-Einsatz aus Patientensicht
Methoden: Mittels einer prospektiven, multizentrischen, offenen und nicht kontrollierten Beobachtungsstudie wurden Patienten mit Wunden jeglicher Art untersucht, bei denen eine VAC-Therapie vorgesehen war. In die Bewertung gingen n=264 Patienten ein, davon n=176 abgeschlossene Datensätze. Folgende Zielparameter wurden vor vs. nach VAC-Therapie erhoben: 1) Wundstatus, 2) Lebensqualität (LQ), gemessen mit dem FLQA-wk (Freiburg Life Quality Assessment), 3) Patienten-definierter Nutzen (PDN), gemessen mit einem eigens entwickelten und validierten Fragebogen.
Ergebnisse: Bei 42,0 Prozent der Patienten lag eine chronische Wunde
vor, bei 46,6 Prozent wurde eine akute Wunde diagnostiziert. (11,4 Prozent
fehlende Daten). Die chronischen Wunden untergliederten sich in Ulcus
cruris (19,0 Prozent), Decubitalulcus (8,1 Prozent), diabetischer Fuß
(56,8 Prozent), andere chronische Wunden (20,3 Prozent). Bei den akuten
Wunden handelte es sich um postoperative Wunden (81,7 Prozent), Zustand
nach Hauttransplantation (4,9 Prozent) und andere akute Wunden (20,7 Prozent;
jeweils Mehrfachnennungen möglich).
Es kam zu einer signifikanten Verbesserung der durchschnittlichen krankheitsspezifischen
LQ bei den Patienten im Gesamt-Score über alle Diagnosen von 3,3+0,7
auf 2,6+0,7 (hohe Werte entsprechen hohen Belastungen; p<0,001). Signifikante
Besserungen fanden sich auch in den Einzelbereichen der LQ: Körperliche
Beschwerden, Psyche, Alltags-/Berufsleben, Sozialleben und Therapie (jeweils
p<0,001).
Die wichtigsten initial genannten PDNs waren neben der Abheilung der Wunde
und der Schmerzfreiheit die Wiederherstellung der Funktionen im Alltagsleben,
die Verminderung des Therapieaufwandes (Arzt-/Klinikbesuche) und Vertrauen
in die Therapie. Diese Ziele wurden nach VAC-Therapie bei einem Großteil
der Patienten erreicht. Es zeigte sich eine hohe Zufriedenheit der Patienten
mit der Behandlung, lediglich 5,7 Prozent äußerten größere
Probleme mit der Therapie, zum Beispiel Geräusche und Mobilität.
Fazit: 1. Patienten mit Wunden äußern eine Vielzahl unterschiedlicher
Therapieziele. Bei der Nutzenbewertung der VAC-Therapie sollten diese
Berücksichtigung finden
2. Aus Patientensicht besteht bei der VAC-Therapie ein hoher Nutzen und
ebenso eine hohe Akzeptanz. Dieses gilt sowohl für die Anwendung
bei akuten wie chronischen Wunden sowie unter ambulanten und stationären
Alltagsbedingungen.
|
Fotos: GD Gesellschaft für Dermopharmazie |


Matthias
Augustin
Klinik für Dermatologie und Venerologie, Universitäts-Klinik
Hamburg-Eppendorf
Versorgungsforschung
in Deutschland – Bedeutung für die Dermatologie und aktuelle Entwicklungen
Hintergrund: Die gerechte Verteilung der
begrenzten Ressourcen im Gesundheitswesen und die qualitativ bestmögliche
medizinische Versorgung sind in Deutschland von vorrangigem Interesse.
Notwendige Voraussetzung hierfür ist die Verfügbarkeit verlässlicher
Daten, mit denen der Versorgungsbedarf und die Versorgungsqualität
beurteilt werden können. Diese Daten werden mit den Methoden der
Versorgungsforschung (VF) systematisch erhoben. Gegenstände der VF
sind dabei sowohl die Zugänge zur medizinischen Versorgung wie auch
deren Prozeß- und Ergebnisqualität. Auch für den Bereich
der Hauterkrankungen und Allergien besteht hier ein erheblicher Handlungsbedarf.
Zielsetzung: Im vorliegenden Übersichtsbeitrag werden die
wichtigsten Fragestellungen zur Versorgungforschung ausgeführt und
deren aktueller Sachstand im Bereich der Dermatologie dargelegt.
Methoden: Systematische Übersicht unter Verwendung von empirischen
Ergebnissen und Literaturdaten.
Ergebnisse: Eine Analyse der aktuellen Projekte zur Versorgungsforschung
in Deutschland ergab für den Bereich der Dermatologie, dass zu diesem
Bereich im weitesten Sinne etwa 101 Projekte von 35 Arbeitsgruppen durchgeführt
wurden oder werden. Schwerpunktthemen sind Fragen der Pharmaökonomie,
der Lebensqualität sowie der Outcomes medizinischer Interventionen
bei Hautkrankheiten unter Alltagsbedingungen.
Erste neue Daten zu wichtigen Fragen der Versorgungsforschung in der Dermatologie
weisen auf folgendes hin:
1. Versorgungsbedarf: Nach einer Untersuchung an etwa 50.000 Berufstätigen
in Betrieben weisen ca. 23% einen behandlungsbedürftigen dermatologischen
Befund auf.
2. Epidemiologie: Nach wie vor fehlen verlässliche Daten zur Prävalenz
selbst der häufigen Hauterkrankungen in Deutschland. Zu den häufigsten
dermatologischen Erkrankungen werden in Deutschland auf der Basis von
Schätzungen gezählt: Das atopische Ekzem (Prävalenz ca.
3-4,5 Mio.), die Akne vulgaris (ca. 3 Mio.) die Psoriasis vulgaris (ca.
1,6-2 Mio.), ferner die Venenerkrankungen (ca. 8-10 Mio.) und die Rhinitis
allergica (ca. 6-8 Mio.). Bisher geltende Schätzungen zum Ulcus cruris,
die zwischen 0,8 und 1,5 Mio. schwankten, mussten nach einer neueren,
repräsentativen Bonner Studie auf max. 500.000 korrigiert werden.
Eine kürzlich beendete bundesweite Studie zur Prävalenz der
Psoriasis-Arthritis in Deutschland weist darauf hin, dass diese bei ca.
21% der Patienten mit Psoriasis vulgaris vorkommt.
3. Aufkommen dermatologischer VF in Deutschland: Derzeit werden nur in
einzelnen Zentren und in stark fokussierten Studien Ansätze der Versorgungsforschung
im engeren Sinne verfolgt.
4. Unterversorgung von Hautkrankheiten: Diese Fragen wurden bislang nicht
hinreichend geklärt. Nimmt man als Bezugsgröße die in
den wissenschaftlichen Leitlinien formulierten Behandlungkonzepte, so
lassen sich Unterversorgungen insbesondere bei den Systemtherapien und
den modernen Behandlungsansätzen in der Therapie chronisch-entzündlicher
Dermatosen postulieren.
Fazit: Die Versorgungsforschung befindet sich in der Dermatologie
noch im Initialstadium. Nur durch Intensivierung des Forschungsaufkommens
lassen sich die Versorgungsdaten als sinnvolle Steuer- und Argumentationinstrumente
einsetzen. Wegweisende Initiativen für eine bessere Versorgungsforschung
sind das von DDG und BVDD gemeinsam unterstützte Competenzzentrum
Versorgungsforschung in der Dermatologie (CVderm) sowie das unter Federführung
von GD und CVderm konzipierte Apothekennetz.
|
Fotos: GD Gesellschaft für Dermopharmazie |


Harald
Gollnick
Klinik für Dermatologie, Venerologie und Allergologie
Otto-von-Guericke-Universität Magdeburg
Akne
als chronische Krankheit – Bedeutung für die Therapie
Akne wird zu häufig als Acne vulgaris im
Sinne einer vorübergehenden, raschen, eher nur einen Lebensabschnitt
störenden äußeren Erscheinung der Haut gesehen. Akne ist
ein Spektrum von klinischen Bildern, welches vom Kleinkindalter bis in
das 5. Lebensjahrzehnt hineinreichen kann.
Wenn auch der überwiegende Teil der klassischen Acne vulgaris (Acne papulopustulosa Grad I/II) das Teenageralter erfasst, so sind doch zunehmend und insgesamt mit einem großen Anteil klinische Verläufe mit hoher Chronizität bekannt. Jeder behandelnde Dermatologe ist sich der Erfahrung gewärtig, dass eine Akne auch im Teenageralter nach erfolgreicher Behandlung schnell ein Rezidiv aufweist, weil dies dem Proliferationsdruck der Erkrankung innewohnt.
Das bedeutet auch einen chronischen Einsatz von Medikamenten einerseits in der Akutphasenbehandlung und andererseits in der Erhaltungstherapie und Rezidivvorbeugung. Manchmal über anderthalb bis zwei Jahrzehnte bedürfen chronische Verläufe der Akne im Sinne der Acne tarda der systemischen und topischen Kombinationstherapie.
Wenn man die Akne mit der Atopischen Dermatitis vergleicht, so ergeben
sich durchaus Ähnlichkeiten. Kein Patient und kein Arzt haben Zweifel
an der Chronizität der Erkrankung und einer Einordnung entsprechend
der internationalen Klassifikation der WHO (ICF). Warum ist dies bisher
nicht bei der Akne der Fall?
|
Fotos: GD Gesellschaft für Dermopharmazie |


Uwe
Gieler
Justus-Liebig-Universität Gießen, Psychosomatische
Dermatologie
Psychologische
Aspekte von Akne
Jede Akne kann bei dem Betroffenen subjektiv
Einfluss auf die Krankheitsverarbeitung, Lebensqualität und präexistente
psychische Komorbiditäten haben. In der dermatologischen Praxis sollte
bereits im diagnostischen Gespräch einer psychischen Beeinträchtigung
entgegengewirkt werden. Eine psychosomatische Überdiagnostik („Psychiatrisierung“)
des Patienten ist ebenso zu vermeiden wie die Verkennung psychosomatischer
Konflikte.
Die Lebensqualität der Akne-Patienten ist im psychologischen und
sozialen Bereich erheblich beeinträchtigt, vergleichbar mit anderen
schweren körperlichen Erkrankungen wie Diabetes, Rheuma oder Asthma.
Auch im Vergleich mit anderen chronischen Hauterkrankungen ist Akne hinsichtlich
der Beeinträchtigung der Lebensqualität vergleichbar. Dermatologische
Akne-Therapien verbessern die Lebensqualität. Nach mehreren Studien
geben 60 bis 78 Prozent der Akne-Patienten eine Exacerbation der Akne
bei subjektiv erlebtem Stress an. Drei experimentelle Studien haben das
vermehrte Auftreten von Pusteln unter Examensbedingungen zeigen können.
Das subjektive Krankheitskonzept des Akne-Patienten beeinflusst die Behandlungserwartungen
und die Compliance. Der Schweregrad der Akne und die subjektiv empfundene
Beeinträchtigung korrelieren nicht, eine schwere Akne des Rückens
geht jedoch mit einer schwereren Beeinträchtigung einher.
Akne-Patienten sind mit den erhaltenen Informationen durch den Hautarzt in mehr als 50 Prozent unzufrieden, ebenso fühlen sie sich in der Regel in ihrem Problem nicht ernst genommen.
Die Compliance der Akne-Therapie wird von dem subjektiven Krankheitskonzept beeinflusst. 66 Prozent der Hautärzte geben nach Verbesserung der Hautarzt-Patient-Kommunikation eine Verbesserung der Compliance an. Eine psychosomatische Komorbidität wird bei circa 30 Prozent aller Akne-Patienten angetroffen. Depressionen sind bei Akne-Patienten vorhanden, in einige Studien jedoch nicht häufiger als bei Gesunden. Angststörungen sind in Studien deutlich erhöht wie bei anderen chronischen Erkrankungen, einige Studien weisen auf die mögliche Suizidalität insbesondere bei männlichen Akne-conglobata-Patienten und Patienten mit körperdysmorpher Störung hin. Ebenso sollten differentialdiagnostisch eine soziale Phobie und Sexualstörungen ausgeschlossen werden.
Bisher liegen keine Studien zur Effektivität von Psychotherapie
bei Akne vor. Nach Experteneinschätzung ist eine adjuvante Psychotherapie
bei depressiven Folgereaktionen, sozialer Phobie und einer körperdysmorphen
Störung indiziert. Auch bei Vorliegen einer Akne excoriée
sollten spezifische Maßnahmen im Rahmen der psychosomatischen Grundversorgung
beziehungsweise Fach-Psychotherapie durchgeführt werden.
|
Fotos: GD Gesellschaft für Dermopharmazie |


Martina
Kerscher
Universität Hamburg, Fachbereich Chemie
Stellenwert
der Dermatokosmetik in der Behandlung der Akne
Die Akne ist eine der häufigsten Erkrankungen
in der Dermatologie. Da eine der Prädilektionsstellen das Gesicht
ist, stellt die Akne oft eine nicht zu unterschätzende psychosoziale
Belastung für die betroffenen Patienten dar. Neben einer stadiengerechten
topischen und gegebenenfalls systemischen Therapie können geeignete,
dem individuellen Behandlungskonzept angepasste dermatokosmetische Verfahren
unterstützend eingesetzt werden.
Seit dem 19. Jahrhundert wird von verschiedenen Autoren auf die manuelle
Entfernung von Komedonen als Therapiemaßnahme bei Akne hingewiesen,
und auch heute noch stellt die manuelle Aknetherapie bei Acne comedonica
und Acne papulopustulosa eine sinnvolle Ergänzung einer Aknetherapie
dar, die zudem Compliance-fördernde Effekte haben kann. Die manuelle
Aknetherapie kann sehr gut kombiniert werden mit einem chemischen Peeling,
zum Beispiel mit alpha-Hydroxysäuren, dem ein hoher Stellenwert in
der dermatokosmetischen Behandlung, insbesondere der Acne comedonica,
zukommt. Nach einer geeigneten Vorbehandlung, etwa mit einem Vitamin-A-Säure-Derivat,
werden Behandlungen in ein- bis zweiwöchigem Abstand durchgeführt
mit dem Ziel, durch den gewünschten Schäleffekt komedolytische
Effekte zu erzielen und die Poren optisch zu verkleinern.
In Ergänzung zu den dermatokosmetischen Verfahren sollte eine dem individuellen Hautzustand und Therapiekonzept angepasste Dermatokosmetik ausgewählt werden. Da Akne meist mit einer Seborrhoe einhergeht und das auf der Hautoberfläche sichtbare Sebum kosmetisch als sehr störend empfunden wird, sind geeignete Reinigungs- und Pflegeprodukte empfehlenswert. So sollten Hautreinigungsprodukte einerseits einen adstringierenden, antiseptischen und gegebenenfalls komedolytischen Effekt aufweisen, andererseits durch Einstellung auf einen leicht sauren pH-Wert von 5,5 die physiologische Keimbesiedlung der Hautoberfläche erhalten sowie deren Wiedereinstellung fördern. Diese Eigenschaften weisen nur Syndets auf, da alkalische Seifen nie auf einen sauren pH-Wert eingestellt werden können.
Auch bei der Auswahl geeigneter Hautpflegeprodukte ist vor allem darauf zu achten, dass diese auf den individuellen Hautzustand (zum Beispiel leicht irritierte epidermale Barriere durch topische Vitamin-A-Säure-Therapie) abgestimmt sind. Gut geeignete Galeniken sind leichte O/W-Emulsionen oder (Hydro-)Gelgrundlagen, die zudem keratolytische, komedolytische oder antibakterielle Zusätze enthalten.
Einen weiteren aus dermatokosmetischer Sicht wichtigen Aspekt stellt die Möglichkeit eines optischen Ausgleichs von Hautunregelmäßigkeiten durch getönte Präparate beziehungsweise durch gezielte Abdeckung einzelner Effloreszenzen dar. Hier stehen spezielle, auf die Bedürfnisse der eher seborrhoischen Aknehaut abgestimmte Produkte zur Verfügung, die nicht okkludierend sind und zudem ölabsorbierende Substanzen wie Kaolin oder Talgpulver enthalten. Um eine Verschlechterung der Akne durch UV-Bestrahlung zu vermeiden sowie um eine durch eine spezifische topische Therapie entstandene erhöhte Photosensitivität zu reduzieren, sollte zudem die regelmäßige Applikation eines nicht-akneigenen Lichtschutzmittels empfohlen werden.
Die Auswahl geeigneter dermatokosmetischer Verfahren und eine an die
individuellen Bedürfnisse des Aknepatienten angepasste Dermatokosmetik
kann somit eine sinnvolle Ergänzung zum jeweiligen Therapiekonzept
bei Akne darstellen.
|
Fotos: GD Gesellschaft für Dermopharmazie |


Thomas
L. Diepgen
Universitätsklinikum Heidelberg, Abteilung Klinische
Sozialmedizin
Antiaging – Demographischer Hintergrund eines Wachstumsmarktes
Im Laufe des letzten Jahrhunderts hat die mittlere
Lebenserwartung in Deutschland um rund 30 Jahre zugenommen. Prognosen
sagen voraus, dass die mittlere Lebenserwartung weiter steigen wird. Nicht
nur die Zahl der Älteren, sondern auch ihr Anteil an der Bevölkerung
haben zugenommen und werden weiter zunehmen.
Diese Entwicklung hat erhebliche gesundheitspolitische und -ökonomische Konsequenzen. Die Auswirkungen des Alterns der Bevölkerung betreffen auch, vielleicht sogar in besonderem Maße, die Dermatologie. Erstens nehmen manche Hauterkrankungen ohnehin mit dem Alter aufgrund der langjährigen Kumulation exogener Belastungsfaktoren zu, zweitens betrifft der Alterungsprozess in besonderem Maße das Hautorgan und drittens hat ein gesellschaftlicher Wandel in der Bevölkerung stattgefunden, der die Grenze zwischen behandlungsbedürftiger Hautveränderung und gesellschaftlich akzeptiertem kosmetischen Hautproblem stark verschoben hat.
Die zu erwartenden demographischen Veränderungen bei gleichzeitiger im Allgemeinen schlechten dermatologischen Versorgungssituation des alten Menschen wird eine wichtige gesundheitspolitische Herausforderung auch für die Dermatologie darstellen.
Literatur:
Diepgen TL: Demographic development of the population. J Dtsch Dermatol
Ges 3 Suppl 2: 36-9, 2005
|
Foto: GD Gesellschaft für Dermopharmazie |

Peter
Schroeder
Institut für Umweltmedizinische Forschung, Heinrich-Heine-Universität
Düsseldorf
Infrarot-A-Strahlung und Haut: Matrixmetalloproteinasen, oxidativer Stress
und Hautalterung
Infrarotstrahlung ist nicht-ionisierende, elektromagnetische
Strahlung im Wellenlängenbereich von 760 nm bis 1 mm. Dieser Spektralbereich
wird weiter unterteilt in IR-A-Strahlung ( = 760-1440 nm), IR-B-Strahlung
( = 1440-3000 nm) und IR-C-Strahlung ( = 3000 nm-1 mm). IR-B- und IR-C-Strahlung
können nur in geringem Maße in die Haut eindringen. Im Gegensatz
dazu erreichen mehr als 65 Prozent der solaren IR-A-Strahlung die Dermis
und gelangen zudem teilweise bis in die darunter liegende Subcutis. Zudem
ist in den letzten Jahren deutlich geworden, dass IR-A-Strahlung in der
Lage ist, spezifische biologische Wirkungen in der Haut hervorzurufen.
Die menschliche Haut ist in zunehmendem Maße einer Belastung durch IR-A-Strahlung ausgesetzt. Die wichtigsten Strahlenquellen sind (i) die natürliche Sonnenstrahlung, (ii) künstliche IR-A-Strahler beziehungsweise IR-Strahler sowie (iii) künstliche UV-Strahler, die kontaminierende IR-A-Strahlung emittieren und zu phototherapeutischen, vor allem aber auch zu kosmetischen Zwecken eingesetzt werden.
IR-A ist der Hauptbestandteil des Sonnenlichts und trägt signifikant zur extrinsischen Hautalterung bei. Ein Hauptmerkmal dieser ist der Verlust von Kollagenfasern, resultierend aus der vermehrten Expression von Matrixmetalloproteinase-1 (MMP-1). Wir konnten zeigen, dass IR-A sowohl in vitro in Hautfibroblasten als auch in vivo in der intakten Haut zu einer erhöhten Expression von MMP-1 führt. Darüber hinaus konnten wir zeigen, dass dieser Effekt durch die IR-A-induzierte Aktivierung der Stresskinasen ERK1/2 vermittelt wird.
Da bekannt ist, das ERK1/2 durch oxidativen Stress induzierbar sind, untersuchten wir, ob IR-A zur Bildung von reaktiven Sauerstoffverbindungen (ROS, „reactive oxygen species“) führt und falls ja, ob diese funktionell relevant für die IR-A-induzierte Genexpression sind. Experimente mit der oxidationssensitiven Fluoreszenzsonde Dichlorofluoreszein zeigen einen verstärkten oxidativen Stress nach IR-A-Bestrahlung. Durch Vorinkubation von Zellen mit N-Acetylcystein, die zu einer Erhöhung des intrazellulären Spiegels des Antioxidans Glutathion führte, konnte der IR-A-induzierten MMP-1-Aufregulation entgegengewirkt werden.
Experimente mit Mitosox, einem Farbstoff, der spezifisch für mitochondriale Superoxidradikalanionen ist, deckten auf, dass physiologisch relevante Dosen von IR-A zu einem mindestens dreifachen Anstieg von Superoxidradikalanionen führen. Durch Inhibition der mitochondrialen Elektronentransportkette mit subletalen Dosen von Atmungsketteninhibitoren war es möglich, die IR-A-induzierte MMP-1-Expression zu unterdrücken. Dieser Effekt ist spezifisch für IR-A, da im selben Ansatz die UV-A- oder UV-B-induzierte MMP-1-Aufregulation nicht beeinflusst wurden.
Zusammenfassend zeigen unsere Untersuchungen, dass IR-A-induzierte Genexpression retrograde mitochondriale Signaltranduktion involviert, welches durch Superoxidradikalanionen aus der Atmungskette vermittelt wird.
|
Fotos: GD Gesellschaft für Dermopharmazie |


Eva-Maria
Meigel
Hautarztzentrum Rödingsmarkt, Hamburg
Kosmetische Wirkstoffe gegen intrinsische Hautalterung: Aktuelle wissenschaftliche
Bewertung
Die Haut unterliegt wie alle anderen Organe
des Körpers den degenerativen Veränderungen des Alterungsprozesses.
Hautalterung wird durch mehrere Faktoren hervorgerufen, wie genetische
Disposition, endokrinologische Prozesse sowie zahlreiche extrinsische
Faktoren wie UV-Licht, Umwelt und Lebensstil. Intrinsische chronologische
Hautalterung umfasst die Veränderungen, die durch oxidativen zellulären
Stress, Abfall der Sexualhormone im Alter und Rückgang zellulärer
Funktionen hervorgerufen werden.
Topische Applikation von antioxidativen Wirkstoffen wie Vitamin E und C, Coenzym Q10, a-Liposäure, Vitamin-B-Abkömmlinge wie Niacinamid sind gut untersucht und zeigen in den vorliegenden Studien positive Effekte.
Kupfer ist ein essentielles Spurenelement, das in Zellen für die Bildung kupferabhängiger Enzyme benötigt wird. Kupfer ist auch essentiell für die Bildung antioxidativer Enzyme wie Superoxid- Dismutase. Kupfer-Peptid-Komplexe sind in der Lage, die Kollagensynthese in Fibroblasten zu induzieren.
Peptide sind kurze Aminosäuren, die zu größeren Proteinen zusammengesetzt werden. Aminosäureketten von spezifischer Länge und Sequenz können menschliche Fibroblasten zur Produktion anregen, andere sind in der Lage, die Freisetzung von Neurotransmittern zu blockieren.
DMAE (Dimethylaminoethanol) ist ein Vorläufer des Neurotransmitters Acetylcholin und reguliert zelluläre Aktivität. Es erhöht nach topischer Applikation die Hautfestigkeit.
Die Haut ist das Zielorgan zahlreicher Hormone, besonders der Sexualsteroide. Sexualhormone haben einen erheblichen Einfluss auf den Alterungsprozess. Der Abfall der Sexualhormone im Alter induziert den Rückgang hormonell ausgelöster Hautfunktionen. Die topische Verwendung von Sexualhormonen bei menopausalen Frauen zeigt positive Effekte auf die hormonell induzierte Hautalterung.
Die Anwendung der Hormonersatztherapie ist jedoch umstritten. Phytohormone
zeigen indes östrogenartige Effekte durch ihre Strukturähnlichkeit
mit den Sexualsteroiden und stellen eine alternative Behandlungsmöglichkeit
dar.
|
Fotos: GD Gesellschaft für Dermopharmazie |


Rolf
Daniels
Pharmazeutische Technologie, Eberhard-Karls-Universität
Tübingen
Neue Vehikelsysteme für kosmetische Wirkstoffe
Die in aktuellen dermokosmetischen Produkten
eingesetzten Aktivstoffe benötigen für eine optimale Wirksamkeit
spezielle Trägersysteme. Insbesondere nanopartikuläre Vehikel
sind hier von besonderer Bedeutung. Entsprechende Systeme sind Mikro-
und Nanoemulsionen, feste Lipid-Nanopartikel sowie Liposome und Transfersome.
Mikroemulsionen sind makroskopisch einphasige wässrige oder ölige Systeme, die sowohl hydrophile als auch lipophile Bestandteile enthalten. Sie erscheinen transparent, weil ihre disperse Phase kolloidale Dimensionen (10 bis 50 nm) aufweist. Bedingt durch ihre spezielle Struktur penetrieren Mikroemulsionen rasch in das Stratum corneum und mischen sich dort mit den epidermalen Lipiden. Wirkstoffe werden mit dem Vehikel in die Haut „gezogen“, wodurch sich hohe Penetrationsraten realisieren lassen.
Unter Nanoemulsionen versteht man O/W-Emulsionen, deren Tropfen einen Durchmesser von 50 bis 1000 nm aufweisen. Lipid-Nanopartikel haben eine ähnliche Struktur. Sie unterscheiden sich jedoch dadurch, dass das Lipid sich im festen Aggregatzustand befindet.
Nanoemulsionen eignen sich besonders für den Transport lipophiler Wirkstoffe. Sie unterstützen die Penetration von kosmetischen Wirkstoffen und erhöhen somit ihre Konzentration in der Haut. Lipid-Nanopartikel sind als Vehikel interessant, weil sie die Stabilität chemisch labiler Wirkstoffe verbessern sowie eine kontrollierte Wirkstofffreisetzung ermöglichen.
Liposome sind kleine, kugelförmige Vesikel aus Phospholipiden, die einen hydrophilen Kern umschließen. Von den vielen verschiedenen Erscheinungsformen sind kleine unilamellare, flexible Liposome von Vorteil. Diese begünstigen häufig die Einlagerung eingebrachter Wirkstoffe in die Epidermis und Dermis, wobei gleichzeitig eine verminderte Permeation auftritt. Dabei ist es natürlich wichtig, dass die Vesikel in ihrer Struktur während der Lagerung erhalten bleiben, was mit Hilfe der ESR-Technik nachgewiesen werden kann.
Eine Sonderform stellen Transfersome® (ultradeformierbare Vesikel)
dar, die sich besonders effizient und spontan durch die Haut bewegen sollen.
|
Fotos: GD Gesellschaft für Dermopharmazie |


Kerstin
Bohnsack
Beiersdorf AG, Hamburg
Pigmentierung und Depigmentierung
Hyperpigmentierungen der Haut wie Melasma können
die Lebensqualität der Betroffenen stark beeinträchtigen. Wirksamen
und dabei hautverträglichen Behandlungsmöglichkeiten kommt daher
ein hoher dermatologischer Stellenwert zu. Unter UV-Exposition kommt es
zu einer Intensivierung der Melanogenese; daher bildet ein wirksamer Breitband-Lichtschutz
das Fundament der kosmetologischen Intervention. Da Hyperpigmentierungen
mit funktionellen Störungen der Bildung, Reifung, Sekretion und/oder
des Transfers der Melanosomen einhergehen, bieten sich mehrere Ansatzpunkte
für die topische Behandlung, beginnend mit der Hemmung des Enzyms
Tyrosinase über eine Inhibition des Melanosomentransfers in die Keratinozyten
bis hin zur Beschleunigung des epidermalen Zellturnovers. Der Einsatz
verschiedener depigmentierender Wirkstoffe wird durch ihre irritative
beziehungsweise zytotoxische Potenz dabei jedoch limitiert.
Mit Octadecene Dioic Acid, einem biotechnologisch gewonnenen Abkömmling
der Ölsäure, steht seit kurzem ein neuer dermokosmetischer Wirkstoff
mit milder, hautaufhellender Wirkung zur Verfügung. Dabei kommt ein
neuartiger Wirkmechanismus zum Tragen, der über die Bindung an Peroxisom-Proliferator-aktivierte
Rezeptoren (speziell PPAR?) zu einer verminderten Expression der Tyrosinase-mRNA
und damit Tyrosinasebildung führt. Sowohl In-vitro-Studien an Melanoderm®-Zellkulturen
als auch In-vivo-Studien an hautgesunden Probanden und Patientinnen mit
Melasma konnten den Beleg für die Wirksamkeit von Octadecene Dioic
Acid allein beziehungsweise in Kombination mit UVA/UVB-Filtern erbringen,
wobei für die Patientinnen mit Melasma neben einer objektiven Verbesserung
der Hautsymptomatik auch eine signifikante Zunahme der Lebensqualität
nachgewiesen werden konnte.
Die Hautverträglichkeit der geprüften Formulierung erwies sich
in allen Untersuchungen als einwandfrei, so dass dieses neue Behandlungsprinzip
eine Bereicherung des dermatologischen Instrumentariums zur Behandlung
von Hyperpigmentierungen der Haut darstellt

Axel
Jentzsch
BASF Aktiengesellschaft, Ludwigshafen
Retinoide: Eine bewährte Wirkstoffgruppe in Antiaging-Kosmetika
Retinoide (Vitamin A und seine Derivate) werden
seit Jahrzehnten in der Dermatologie eingesetzt. Während Vitamin
A anfänglich – in den sechziger Jahren – zur Behandlung der aktinischen
Keratose eingesetzt wurde, war das Hauptanwendungsgebiet bis Mitte der
achtziger Jahre die Behandlung von schweren Aknefällen. Erst als
Kligman 1986 eine offene, unkontrollierte Studie publizierte, die ein
verbessertes klinisches Erscheinungsbild von gealterter Haut nach topischer
Behandlung mit Retinsäure zeigte, begann der Einsatz von Retinoiden
in dem neu aufkommenden Feld der Dermokosmetik zu expandieren. Später
wurde gezeigt, dass Retinylalkohol (Retinol) zur Retinsäure vergleichbare
Effekte bringt, jedoch ohne die zum Teil starken Irritationen hervorzurufen,
die man bei Retinsäurebehandlungen teilweise beobachtet. Dies führte
zu einer breiteren Verwendung von Retinol in „Standard“-Kosmetikprodukten,
die dem Verbraucher über Apotheken, Drogerie- und Supermärkte
zugänglich wurden.
Über die molekularen Mechanismen der retinoiden Wirkung im Kontext
der Hautalterung wurden verschiedene Studien publiziert. Darüber
hinaus ist über Vitamin A sehr viel bezüglich Absorption, Verteilung
und Metabolismus bekannt, weshalb dieser Stoff sicherlich zu den am besten
untersuchten Antiaging-Wirkstoffen für die Hautkosmetik gehört.
Aufgrund der Beobachtungen von Kligman et al. und später Weiss et
al. konzentrierte sich die kosmetische Anwendung anfänglich auf die
Anwendung bei bereits gealterter Haut, das heißt als „Antifalten“-Wirkstoff.
In den späten neunziger Jahren wurde jedoch deutlich, dass Retinoide
darüber hinaus Wirkungen entfalten können, indem sie im Stande
sind, den molekularen Mechanismen, die zur vorzeitig gealterten Haut führen,
entgegen zu wirken. Dadurch verschob sich der Fokus stärker in Richtung
Vorbeugung vor extrinsinscher Hautalterung, das heisst auf „Anti-Photoaging“.
Verschiedene Vitamin-A-haltige Produkte kamen auf den Markt. Die Vitamin
A-Ester wurden in erster Linie eingesetzt, da sie als stabiler im Vergleich
zu Retinol galten. Allerdings war der Vitamin-A-Alkohol offensichtlich
deutlich wirksamer. Während die Kosmetikhersteller Mittel und Wege
fanden, diesen empfindlichen Inhaltsstoff in ihren Produkten zu stabilisieren,
entwickelten die Rohstoffhersteller eine breite Palette von verkapseltem
Retinol.
Potentielle Irritationen, wenn auch sehr selten auftretend und zudem deutlich
schwächer ausgeprägt als bei der Retinsäure, schienen für
viele Kosmetikhersteller ein Grund für Bedenken zu sein. Neue, noch
unpublizierte Ergebnisse deuten darauf hin, dass durch Vitamin A hervorgerufene
Irritationen vermieden werden können, wenn hochreines und stabiles
Retinol in kosmetischen Formulierungen zum Einsatz kommt.
|
Fotos: GD Gesellschaft für Dermopharmazie |


Thomas
Bieber
Klinik und Poliklinik für Dermatologie, Rheinische
Friedrich-Wilhelms Universität Bonn
Bedeutung von dendritischen Zellen für die Immuntherapie des atopischen
Ekzems
Das atopische Ekzem (AE) ist eine chronische
Entzündungsreaktion der Haut, bei der allergologische und möglicherweise
auch autoimmune Mechanismen zugrunde liegen. In den letzten Jahren haben
Fortschritte in der Allergologie und Immunologie dazu geführt, dass
man die Rolle der dendritischen Zellen (DZ) sowohl bei der Entstehung
der Entzündungsreaktionen als auch bei der Regulation der Toleranzmechanismen
besser einschätzen konnte.
Prinzipiell stellt sich nun heraus, dass Fc RI-exprimierende und IgE tragende DZ ganz maßgeblich an der Entstehung des atopischen Ekzems beteiligt sind. Man muss jedoch berücksichtigen, dass hier drei unterschiedliche Typen von DZ im Spiel sind: (i) die klassischen Langerhans-Zellen (LZ), die bei der Initiierung der Entzündungskaskade beteiligt sein könnten, (ii) die so genannten „inflammatory dendritic epidermal cells“ (IDEC), die ein sehr hohes pro-inflammatorisches Potenzial aufweisen und (iii) die plasmacytoiden DZ, die offensichtlich einen Defekt in der Einwanderung in die AD Haut aufweisen.
Neuere Untersuchungen haben gezeigt, dass die Lokaltherapie mit Steroiden oder Calcineurin-Inhibitoren (Cin; Pimecrolimus und Tacrolimus) sich unterschiedlich auf die Subpopulation der DZ auswirkt. Während Steroide sich sowohl auf LZ als auch auf IDEC negativ auswirken, beeinflussen CIn lediglich die IDEC-Population zumindest quantitativ.
Ein anderer Aspekt liegt in der möglichen Rolle der DZ in der Induktion einer Toleranz. Neuere Untersuchungen haben gezeigt, dass LZ der Mundschleimhaut offensichtlich in der Lage sind, tolerogene Signale zu produzieren. Dieser Mechanismus scheint offensichtlich insbesondere bei der sublingualen Immuntherapie (SLIT) von entscheidender Bedeutung zu sein.
|
Fotos: GD Gesellschaft für Dermopharmazie |


Wolfgang
Mehnert
Institut für Pharmazie, Freie Universität Berlin
Neue Ansätze zur Bestimmung der Wirkstofflokalisation in Lipid-Nanodispersionen
Die Lokalisation des Wirkstoffs innerhalb eines
Trägersystems ist für die Stabilität und die Freisetzung
von großer Bedeutung. Für die Verteilung des Arzneistoffs in
Lipid-Nanodispersionen gibt es mehrere Möglichkeiten: gleichmäßige
Verteilung innerhalb der gesamten Matrix, vorzugsweise Anreicherung im
Kern oder in äußeren Schichten des Partikels, Anlagerung an
der Partikeloberfläche.
Es werden zahlreiche Methoden zur Lokalisation eines Wirkstoffs in einem Träger eingesetzt, zum Beispiel Kernresonanzspektroskopie (NMR), Elektronen-spinresonanzspektroskopie (ESR), Fluoreszenzspektroskopie und mikroskopische Verfahren. Diese Verfahren sind teilweise sehr aufwendig oder an physikalisch-chemische Eigenschaften der Substanz gebunden, wie das Vorhandensein eines Radikals oder Fluorophors.
Die Parelektrische Spektroskopie dagegen stellt keine spezifischen Anforderungen
an die Eigenschaften des Stoffes. Diese Methode beruht auf der Frequenzabhängigkeit
der Dielektrizitätskonstanten. Die zur Charakterisierung von Arzneistoff-Träger-Systemen
wichtigen Größen sind die Dipoldichte und Dipolbeweglichkeit.
Da diese Eigenschaften von dem an der Partikeloberfläche assoziierten
Wirkstoff abhängen, kann unterschieden werden, ob der Wirkstoff inkorporiert
ist oder an der Partikeloberfläche adsorbiert ist.
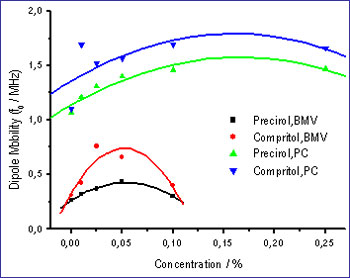
Die Untersuchungen wurden mit Betamethason-17-valerat (BMV) und Prednicarbat
(PC) beladenen Lipid-Nanodispersionen durchgeführt, wobei beide Glucocorticoide
an der Partikeloberfläche assoziiert sind, allerdings in deutlich
unterschiedlichem Ausmaß. Mit BMV liegt die Beladungskapazität
der Partikeloberfläche unterhalb der therapeutisch üblichen
Konzentration von 0,1 %, was bei PC nicht der Fall ist (siehe Abbildung).
Weitere Untersuchungen wurden mit Nilrot als Modellsubstanz durchgeführt,
wobei hierbei festgestellt wurde, dass diese Substanz in der Matrix der
Lipid-Nanodispersionen oder in der die Partikel umgebenden Tensidschicht
inkorporiert ist. Diese Ergebnisse konnten mit Hilfe der Fluoreszenzspektroskopie
bestätigt werden.
Einfluss von BMV- und PC-Inkorporation auf die Dipolbeweglichkeit (fo)
|
Fotos: GD Gesellschaft für Dermopharmazie |


Wolfgang
Gehring
Hautklinik am Klinikum der Stadt Karlsruhe
Offizinelle O/W-Emulsionen begünstigen die Wirkstoffaufnahme unter
Beeinträchtigung der epidermalen Barriere
Ziel unserer Untersuchungen war es, den Einfluss
unterschiedlicher O/W-Emulsionen vor und nach Waschung mit Natriumlaurylsulfat
(SDS) auf die menschliche epidermale Barrierefunktion in vivo zu untersuchen.
An 29 gesunden Probanden kamen über einen Zeitraum von sieben Tagen
fünf verschiedene hydrophile Emulsionen zur Anwendung. Unabhängig
vom Einfluss der Emulsionen allein wurde die Penetration von Hydrocortison
(Blanching Effekt) untersucht. Bewertungsparameter waren die Hornschichtfeuchtigkeit
(Kapazitätsmessung), der transepidermale Wasserverlust und die Chromametrie.
Alle O/W-Emulsionen haben im Vergleich zu unbehandelter Haut zu einem Verlust an Hornschichtfeuchtigkeit und zu einem Anstieg des transepidermalen Wasserverlustes geführt. Die Penetration von Hydrocortison war gesteigert. Alle Effekte waren durch Vorbehandlung mit SDS deutlicher ausgeprägt.
Die Ergebnisse belegen einen schädigenden Einfluss der wiederholten
Anwendung von O/W-Emulsionen auf die epidermale Barrierefunktion. Als
Ursache für die schädigende Auswirkung der Emulsionen kann der
Gehalt an Emulgatoren diskutiert werden. Bei zusammenfassender Wertung
unserer Ergebnisse kann die Verwendung von O/W-Emulsionen bei empfindlicher
Haut problematisch sein, da bei dieser Gruppe von Patienten bereits eine
reduzierte epidermale Barrierefunktion besteht
|
Fotos: GD Gesellschaft für Dermopharmazie |


Andreas
Hensel und Alexandra Deters
Institut für Pharmazeutische Biologie und Phytochemie,
Westfälische Wilhelms-Universität Münster
Pflanzliche Polysaccharide und Procyanidine als hautaktive Wirkstoffe
Der Hauptanteil der extrazellulären Matrix
humaner Haut setzt sich aus Proteoglycanen und Polysacchariden zusammen.
Quantitative und qualitative Zusammensetzung dieser Matrixpolymere haben
signifikanten Einfluss auf die Regulation zellphysiologischer Vorgänge
der eingebetteten Fibroblasten und Keratinozyten. Da viele dieser durch
die extrazellulären Matrixpolymere ausgelösten Regulationsvorgänge
auf Protein-Kohlenhydrat- oder Kohlenhydrat-Kohlenhydrat-Wechselwirkungen
beruhen, erschien es sinnvoll, ähnliche exogene Verbindungen zur
topischen Anwendung hinsichtlich ihrer Eigenschaften zu untersuchen, die
Zellen in unterschiedliche physiologische Zustände zu triggern. Hierzu
wurde eine Vielzahl unterschiedlicher pflanzlicher Polysaccharide aus
traditionell bei Wundheilung eingesetzten Pflanzen isoliert und nach Fraktionierung
strukturell charakterisiert.
Der Einfluss dieser Verbindungen auf die Zellphysiologie wurde an primären und HaCaT-Keratinozyten sowie an Fibroblasten untersucht, wobei als Untersuchungsparameter die Proliferationsquoten, die mitochondriale Aktivität, der ATP-Status sowie frühe und späte Differenzierungsmarker bestimmt wurden.
In Abhängigkeit von den jeweiligen Feinstrukturen der eingesetzten Polysaccharide konnten unterschiedliche In-vitro-Effekte beobachtet werden: Es wurden Polysaccharide aufgefunden, die relativ starke Induktoren der Zellproliferation darstellten, ohne dass die frühe Differenzierung eingeleitet wurde. Andere Polysaccharide hatten keinen Einfluss auf die Proliferation, induzierten allerdings die Differenzierungsphase. In dreidimensionalen Hautäquivalenten wurde unter Zusatz der Polysaccharide eine stark vermehrte Kollagensynthese gefunden. Analyse der durch die Polysaccharide induzierte Signaltransduktion mittels RNA-Analyse zeigte Effekte auf die Expression von KGF.
Neben Polysacchariden wurde eine weitere Klasse an hochmolekularen Pflanzeninhaltsstoffen,
nämlich oligomere und polymere Proanthocyanidine, bezüglich
ihres Einflusses auf die Zellphysiologie humaner primärer Keratinozyten
untersucht. Einige dieser Substanzen wurden als Induktoren der Zellproliferation
erkannt, ohne Einfluss auf die Differenzierungsphase. Innerhalb einer
kumulativen In-vivo-Studie unter Verwendung eines hochmolekularen Procyanidins
(ProCyanoPlus) konnte gezeigt werden, dass der transepitheliale Wasserverlust
und die Erythembildung nach Provokation mit Natriumlaurylsulfat (SDS)
signifikant gesenkt werden konnte. Das klinische Scoring erbrachte für
die Substanz Hinweise, dass die irritativen Eigenschaften von SDS signifikant
reduziert werden können.
|
Fotos: GD Gesellschaft für Dermopharmazie |


Klaus
Müller
Institut für Pharmazeutische und Medizinische Chemie,
Westfälische Wilhelms-Universität Münster
Synthetische Lapachoverbindungen als potenzielle Antipsoriatika
Lapacho (Pau d’arco), die getrocknete Rinde
eines in Südamerika heimischen Baumes (Tabebuia impetiginosa), fand
bereits bei den Inkas medizinische Verwendung. Auch heute wird der Rindenextrakt
als Modeheilmittel gegen verschiedene Krankheiten eingesetzt, unter anderem
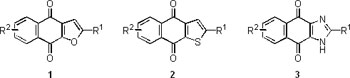
auch gegen Psoriasis. Von den gängigsten Lapacho-Inhaltsstoffen zeigten
insbesondere Naphthochinone wie ß-Lapachon und Lapachol Wirksamkeit
gegen verschiedene Tumortypen. Auch konnten wir einige Naphtho[2,3-b]furan-4,9-dione
(1) aus der Lapachorinde als potente Inhibitoren des Wachstums von Humankeratinozyten
identifizieren.
Diese Befunde stimulierten Design und Synthese neuer Lapachoverbindungen
und deren Prüfung auf mögliche antipsoriatische Wirksamkeit.
Die untersuchten Verbindungen lassen sich in drei Typen untergliedern.
Bei der ersten Kategorie blieb das ursprüngliche Naphtho[2,3-b]furan-4,9-dion-Grundgerüst
(1) erhalten. Die zweite entstand durch bioisosteren Ersatz des Furanrings
durch Thiophen (2), und als dritte Verbindungsklasse synthetisierten wir
Imidazolanaloge (3) der heterozyklischen Naphthtochinone.
Der aktivste Strukturtyp resultierte aus der Modifizierung des Typs 1
zur Naphtho[2,3-b]thiophen-4,9-dion-Reihe (2). Darüber hinaus wurden
Struktur-Wirkungs-Beziehungen hinsichtlich des Substituenten in Position
2 des Naphtho[2,3-b]thiophen-4,9-dion-Grundgerüstes erstellt. Als
Modell der hyperproliferativen Epidermis verwendeten wir die nichttransformierte
Humankeratinozyten-Linie HaCaT. Einige Vertreter erwiesen sich als potente
Inhibitoren des Keratinozytenwachstums im niedrigen mikromolaren Bereich,
so dass sie für eine Weiterentwicklung zu Antipsoriatika in Frage
kommen.
|
Fotos: GD Gesellschaft für Dermopharmazie |


Matthias
Augustin
Klinik für Dermatologie und Venerologie, Universitäts-Klinik
Hamburg-Eppendorf
Neue Forschungsergebnisse zur Epidemiologie der Psoriasis-Arthritis –
klinische und ökonomische Konsequenzen
Hintergrund: Die Psoriasis
vulgaris gehört in den westlichen Ländern zu den häufigsten
Hautkrankheiten. Aufgrund ihres meist chronischen oder chronisch-rezidivierenden
Verlaufes, der körperlichen Beschwerden, des oftmals als stigmatisierend
erlebten äußerlichen Erscheinungsbildes und der für viele
Patienten beschwerlichen Therapie ist sie insgesamt mit einem hohen Leidensdruck
und ausgeprägten Einschränkungen der Lebensqualität verbunden.
Auch ihre ökonomische Bedeutung ist beträchtlich, dies sowohl
aus der Sicht der Kostenerstatter wie auch der Volkswirtschaft und der
Patienten selbst. Besondere Belastungen gehen nochmals von der Psoriasis-Arthritis
(PsA9 aus, deren Häufigkeit in der Literatur mit Angaben zwischen
ca. 5 und 40% aller Psoriasis-Patienten starkt schwankt.
Zielsetzung: Erfassung der verfügbaren wissenschaftlichen
Daten zur Epidemiologie der Psoriasis und der Psoriasis-Arthritis (PsA).
Methoden: 1) Systematische Literaturrecherche nach den Standards der Cochrane-Collaboration,
2) Epidemiologische, prospektive multizentrische Studie an bundesweit
n=1511 Patienten mit Psoriasis vulgaris. Patienten mit Psoriasis jeglicher
Art in dermatologischer Behandlung wurden mit standardisierten Untersuchungsmethoden
beim Dermatologen auf das Vorliegen einer PsA gescreent. Im Verdachtsfalle
erfolgte eine Vorstellung beim Rheumatologen zur Diagnosesicherung. Als
weitere Zielparameter wurden die krankheitsspezifische und die generische
Lebensqualität (LQ) mit dem DLQI bzw. EQ5-d erhoben.
Ergebnisse: Die Prävalenz der Psoriasis liegt nach Schätzungen
in der Literatur bei ca. 2-3 % der Bevölkerung in Deutschland. Innerhalb
Europas schwanken die Prävalenzdaten zwischen ca. 4-5% in den skandinavischen
Ländern und unter 2 % in Südeuropa. Diese Unterschiede sind
vermutlich eher durch geographische (klimatische) und kulturelle als durch
genetische Faktoren bedingt. Zuverlässige Daten zur Epidemiologie
sowie zu den Anteilen behandlungsbedürftiger Patienten liegen für
Deutschland nicht vor. Weitere Schätzungen gehen davon aus, dass
unter den ca. 2 Mio. Personen mit Merkmalen der Psoriasis ca. 1,0-1,5
Mio. grundsätzlich behandlungsbedürftig sind.
Der durch die vorliegende Studie ermittelte Anteil an Patienten mit gesicherter
PsA liegt bei 20,6% aller Patienten mit Psoriasis. Sowohl die Patienten
mit Psoriasis wie auch mit PsA wiesen hohe Einschränkungen ihrer
LQ auf. Ein Teil war trotz starker Beschwerden, hohen Schweregrades (durchschnittlich
PASI 12,0) und systemischer Therapie nicht ausreichend therapiert.
Fazit: Ein Großteil der Patienten mit Psoriasis vulgaris
ist aufgrund der Erkrankung in seiner LQ beeinträchtigt, wobei Patienten
mit PsA nochmals besondere Belastungen der LQ aufweisen. Der Anteil an
Patienten mit PsA von 20,6% in der vorliegenden Studie kann für die
bundesdeutschen Patienten mit Psorasis in dermatologischer Behandlung
als repräsentative Größe angesehen werden. Er gibt Anlaß
zu einer verstärkten Frühdiagnostik und -therapie, mit der irreversible
Schäden durch die Arthritis vermieden werden können. Die ermittelten
Einbußen an Lebensqualität sind der wichtigste Behandlungsanlaß,
deren Verbesserung ein vorrangiges Behandlungsziel.
|
Fotos: GD Gesellschaft für Dermopharmazie |


Kristian
Reich
Dermatologikum Hamburg
Welches Biologic für welchen Patienten? Indikation und Patientenauswahl
in der Praxis
Aus großen Patientenbefragungen lässt
sich ableiten, dass über 70 Prozent der Patienten mit Psoriasis in
den europäischen Ländern mit ihrer Behandlung nur wenig oder
mäßig zufrieden sind, wobei circa 50 Prozent den mit der Therapie
verbundenen Zeitaufwand und circa 30 Prozent die geringe Effektivität
als Grund angeben. Vor dem Hintergrund einer erheblichen Einschränkung
der Lebensqualität stellt sich die Frage, wie die Erkrankung dauerhaft
besser kontrolliert werden kann.
Eine Steigerung des Therapieziels wird auch durch neuere Untersuchungen nahe gelegt, die auf eine offensichtlich mit der chronischen Entzündungsaktivität einhergehende metabolische Ko-Morbidität und erhöhte Mortalität hindeuten. Eine ausreichende langfristige Kontrolle der Psoriasis wurde bei den bisher zur Verfügung stehenden Medikamenten, Methotrexat, Ciclosporin und Fumarsäureester, vor allem durch die begrenzte Verträglichkeit und mögliche Organtoxizität erschwert.
Eine deutlich geringere Organtoxizität und gute Wirksamkeit auch bei therapieresistenten Fällen einer Psoriasis versprechen die Biologics. Eine Zulassung für diese Indikation besteht bisher für Efalizumab, Etanercept und Infliximab. Nach umfangreichen Daten für die erfolgreiche Langzeittherapie rheumatologischer Erkrankungen mit TNF-Antagonisten liegen erste vielversprechende Langzeitdaten jetzt auch für die Psoriasis vor.
Bei der Auswahl einer geeigneten Systemtherapie der Psoriasis werden unter anderem das Patientenprofil und das Profil der zur Verfügung stehenden Medikamente zu berücksichtigen sein. Auf Seite des Patienten sind unter anderem Alter, Geschlecht, die Schwere des Hautbefalls einschließlich besonderer Symptome wie Blutungen oder Juckreiz, Nagelbefall, das gleichzeitige Vorliegen einer Arthritis, die individuelle Krankheitslast, das Ansprechen auf und die Verträglichkeit von Vortherapien sowie begleitende Erkrankungen und Therapien zu bedenken.
Das Profil eines Medikamentes wird im Wesentlichen durch die Zulassung,
die Kontraindikationen, die Wirksamkeit in der Kurz- und Langzeittherapie,
das Sicherheitsprofil, die Praktikabilität und die Kosten bestimmt.
Schon aus dieser Gegenüberstellung lässt sich ersehen, dass
die Auswahl eines geeigneten Medikaments für die Systemtherapie eines
Patienten Ergebnis einer individuellen Therapieentscheidung ist und diese
Auswahl eine detaillierte Kenntnis der Arzneimittelprofile voraussetzt.
Leitlinien können in diesem Auswahlprozess eine wichtige Hilfestellung
bieten (http://leitlinien.net/).
|
Fotos: GD Gesellschaft für Dermopharmazie |


Sonja
Ständer
Klinik und Poliklinik für Hautkrankheiten, Westfälische
Wilhelms-Universität Münster
Einsatz einer Palmitoylethanolamin-haltigen Pflegecreme bei chronischem
Pruritus – Ergebnisse einer offenen Anwendungsbeobachtung
Chronischer, therapieresistenter
Pruritus unterschiedlicher Ursache stellt ein häufiges Problem im
dermatologischen Alltag dar. In vielen Fällen versagen konventionelle
Therapiemaßnahmen, und neue Therapieansätze sind gefragt.
Aktuelle neuroanatomische Untersuchungen liefern eine Basis für den Einsatz neuer Substanzen. Kürzlich wurde die Expression von Cannabinoidrezeptoren auf kutanen sensorischen Nervenfasern beschrieben, und der Einsatz von Cannabinoidagonisten zur Therapie von Pruritus scheint rational.
In einer offenen Anwendungsbeobachtung erhielten 22 Patienten (12 Frauen, 10 Männer; 25 – 82 Jahre, Mittelwert 51,5 Jahre) mit Prurigo (n=13), Lichen simplex (n=2) und Pruritus (n=7) eine N-Palmitoylethanolamin (PEA)-haltige Pflegecreme. Bei 14/22 Patienten (63,6 %) konnte ein guter bis sehr guter antipruritischer Effekt dokumentiert werden. Im Mittel war eine signifikante Juckreizreduktion um 86,4 Prozent zu verzeichnen. Die Therapie wurde von allen Patienten gut toleriert; es traten keine unangenehmen Sensationen wie Brennschmerz oder aber Kontaktekzeme auf.
Die vorliegenden Ergebnisse zeigen, dass topische Cannabinoid-Agonisten
eine effektive Therapie mit guter Verträglichkeit bei therapierefraktärem
Juckreiz verschiedenster Ursache darstellen. Es darf spekuliert werden,
dass Cremes mit einer höheren Konzentration an Wirkstoffen zu einem
noch besseren Ansprechen des Pruritus mit breiterem Indikationsgebiet
führen werden.
.
|
Foto: GD Gesellschaft für Dermopharmazie |

Hans
W. Reinhardt
Stiefel Laboratorium GmbH, Offenbach
Palmitoylethanolamin (PEA) – ein topischer Cannabinoid-Agonist in einer
Pflegecreme mit innovativer Derma-Membran-Struktur (DMS®)
Physiogel A.I. Creme ist die erste
topische Zubereitung mit dem endogenen Cannabinoid-Agonisten Palmitoylethanolamin
(PEA). Als Grundlage für diesen Wirkstoff dient ein neuartiges galenisches
System mit der Bezeichnung „Derma-Membran-Struktur (DMS )“.
Hintergrund der Entwicklung von DMS war die Tatsache, dass konventionelle Emulgatoren die vulnerable Haut-Lipid-Barriere schädigen können, indem sie ihr durch Emulgierung die enthaltenen Lipide entziehen. DMS ist ein System, das vollkommen ohne Emulgatoren auskommt. Schlüsselsubstanz zur Vereinigung der auch hier selbstverständlich vorhandenen Wasser- und Fettphase ist hydriertes Phosphatidylcholin (HPC).
Im Gegensatz zu den verwandten Liposomen bildet HPC als Lecithin mit hydrierten Fettsäureresten keine kugeligen, sondern ausschließlich lamellare Strukturen, zwischen denen mit Hilfe einer innovativen Herstellungstechnologie (hoher Druck, lange Homogenisierzeiten) Wasser und Lipide eingelagert werden und so eine cremeartige Zubereitung ergeben.
Ein solches System ist seit einiger Zeit unter dem Namen Physiogel Creme im Handel. Nun wurde diesem System in dem Produkt Physiogel A.I. Creme erstmals ein Wirkstoff, nämlich das Endocannabinoid Palmitoylethanolamin (PEA), zugesetzt.
Endocannabinoide sind endogene Agonisten von Cannabinoid-Rezeptoren und sind ubiquitär vorhanden in allen aeroben Zellen. PEA ist in der Haut im Stratum granulosum zu finden und besitzt antiinflammatorische und antioxidative Eigenschaften. Die Tatsache, dass es in entzündetem Gewebe gehäuft auftritt, legt den Verdacht nahe, dass PEA protektive Eigenschaften zum Beispiel gegen die Folgen einer UV-Strahlung besitzt.
Der Wirkmechanismus von PEA wird mittlerweile in der Literatur kontrovers diskutiert. Neben der direkten Wirkung auf die CB2-Rezeptoren wird auch eine indirekte Wirkung über eine Erhöhung der Rezeptor-Affinität des Cannabinoid-Agonisten Anandamid angenommen. Andere Autoren sehen in PEA einen direkten Liganden des Peroxisom-Proliferations-Aktivierenden Rezeptors- (PPAR- ). Unter den verschiedenen PPAR-Subtypen ist besonders PPAR- bei der Regulation der Lipidsynthese beteiligt.
Ungeachtet der genauen Kenntnis des Wirkmechanismus von PEA hat Physiogel
A.I. Creme in einer Vielzahl von Studien seine antiinflammatorische und
antipruritische Wirksamkeit unter Beweis gestellt.
|
Fotos: GD Gesellschaft für Dermopharmazie |


Lajos
Kemeny
Department of Dermatology and Allergology University of
Szeged, Hungary
Pharmakologische und klinische Effekte nach topischer Applikation von
Palmitoylethanolamin
N-Palmitoylethanolamin (PEA) und
organische Osmolyte sind endogene Komponenten der menschlichen Epidermis
und werden im Stratum granulosum aus Phospholipiden gebildet. PEA besitzt
potente antioxidative und antiinflammatorische Eigenschaften.
Die endogenen organischen Osmolyte Betain und Sarcosin regeln nicht nur die Hautfeuchtigkeit, sondern haben ebenso gezeigt, dass sie UV-Licht-induzierten oxidativen Stress in den Keratinozyten hemmen können.
Wir untersuchten den Effekt eines PEA und organische Osmolyte enthaltenden Produktes (Physiogel A.I. Creme) auf die Entwicklung von UV-Licht-induziertem Erythem, Thymin-Dimer-Bildung, p53 Tumor-Suppressor-Gen-Aktivierung sowie auf die Expression des interzellulären Adhäsionsmoleküls 1 (ICAM-1) und von Ki67 in gesunder Haut.
Das UV-induzierte Erythem wurde mit einer spektralfluorimetrischen Methode gemessen. Thymin-Dimere, p53, ICAM-1 und Ki67 wurden immunhistochemisch aus Hautbiopsien bestimmt.
Physiogel A.I. Creme inhibierte signifikant die Entwicklung von UV-Licht-induzierten Erythemen sowie die Thymin-Dimer-Bildung in gesunder Haut. Unverändert blieb dagegen die Expression von Ki67, p53 und ICAM-1.
Die vorliegenden Ergebnisse lassen vermuten, dass PEA und organische Osmolyte eine neue Generation von Verbindungen darstellen, die UV-induzierte Hautschäden unterdrücken können.
|
Fotos: GD Gesellschaft für Dermopharmazie |


Leonhard
Zastrow
Lancaster S.A.M., Monaco
Der integrierte Lichtschutzfaktor: Einbeziehung der Generierung freier
Radikale durch UV-Strahlen in die Bewertung von Sonnenschutzmitteln
Der Ausgangspunkt für diese
Arbeit ist der initiale Schritt der gesamten Kaskade biologischer Ereignisse
in der Haut unter dem Einfluss von UVA- und UVB-Strahlung -die Erzeugung
freier Radikale. Deren Bestimmung wird genutzt, um zum ersten Mal einen
totalen Sonnenschutzfaktor zu bestimmen.
Bis heute sind die existierenden In-vivo-Indices nicht ausreichend: Der Lichtschutzfaktor (SPF) gibt lediglich einen Hinweis zum Schutz gegen UVB-Strahlung, der PPD-Wert ist limitiert auf den UVA-Anteil des Sonnenspektrums.
Die quantitative Bestimmung der freien Radikale, erzeugt durch UVA- und UVB-Licht in Hautbiopsien, erfolgt mittels ESR-Bandspektroskopie und erlaubt die Bestimmung eines neuen totalen Sonnenschutzfaktors.
Dieser neue Sonnenschutzfaktor berücksichtigt den gesamten UVA- und UVB-Bereich sowie deren Wirkung in Epidermis und Dermis. Der neue Index ist immer gleich oder kleiner als der in vivo gemessene SPF, abhängig von der Kombination und der Konzentration der verwendeten UVA- und UVB-Filter.
Wir schlagen vor, diesen Faktor „Integraler Sonnenschutzfaktor“ (ISPF) zu nennen.
|
Fotos: GD Gesellschaft für Dermopharmazie |


Monika
Schäfer-Korting
Fachbereich Pharmazie, Freie Universität Berlin
Gezielte Prodrug-Entwicklung bei Dermatika – das topische Antiandrogen
RU 58841 als Beispiel
Die topische Applikation von Arzneistoffen an der Haut ist wegen der selektiven Wirkung auf dieses Organ, das heißt weniger systemischen Nebenwirkungen, gegenüber der oralen beziehungsweise parenteralen Anwendung zu bevorzugen. Allerdings erschwert die Hornschichtbarriere die Penetration von Fremdstoffen, also auch Arzneistoffen, in die Haut erheblich. Ausreichend hohe Konzentrationen sind daher bei topischer Anwendung oftmals kaum oder gar nicht zu erzielen. Als Lösung bieten sich Trägersysteme und Strukturmodifikationen des Arzneistoffs an, welche das Penetrationsvermögen bessern. Allerdings erlaubt die Strukturspezifität des Targets nur geringe Strukturänderungen des Arzneistoffs ohne erhebliche Aktivitätsabnahme.
Einen Ausweg stellt die Entwicklung von Prodrugs dar. Strukturänderungen, meist im Sinn einer erhöhten Lipophilie, erleichtern die Aufnahme in die Haut. Durch die Umwandlung des Wirkstoffs im Zielorgan wird die aktive Form wieder freigesetzt und kann ihre Wirkung entfalten. Klassische Beispiele für dieses Vorgehen stellen die topischen Glucocorticoide dar, bei denen durch Veresterung in der C21-Position die Affinität zum Rezeptor sinkt, hydrolytisch aber die affine Form lokal entsteht. Ähnliche Wege werden auch bei der Entwicklung von oral wirksamen nucleosidischen Polymerasehemmern beschritten. Prodrugs sind für die Anwendung an der Haut, aber auch für eine bessere Resorption aus dem Gastrointestinaltrakt entwickelt worden.
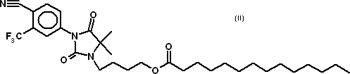
Anhand des topischen Antiandrogens RU 58841 wird gezeigt, wie mittels
solcher Prodrugs, dem RU 58841-myristat (RUM) auch eine Beladung von Trägersystemen
möglich wird. Die Zellen der menschlichen Haut setzen durch Esterspaltung
von RUM das Antiandrogen frei.
RU 58841-myristat (RUM)
|
Fotos: GD Gesellschaft für Dermopharmazie |



Isaak
Effendy
Hautklinik, Städtische Kliniken Bielefeld
Interdisziplinäres Management der Onychomykose – ein neues Konzept
der Gesellschaft für Dermopharmazie
Onychomykose ist eine altbekannte
Pilzerkrankung, die bereits oft abgehandelt worden ist. Eine entsprechende
DDG-Leitlinie über die Pilzinfektion ist vorhanden. Festzuhalten
sind einige relevante Punkte wie folgt:
Mit dem GKV-Modernisierungsgesetz sind die oben genannten nicht verschreibungspflichtigen topischen Antimykotika nicht mehr erstattungsfähig. Nun wenden sich immer mehr Betroffene primär an den Apotheker. Durch eine interdisziplinäre Kooperation zwischen Dermatologen und Pharmazeuten kann ein effektives Management der Onychomykose unter Berücksichtigung der aufgelisteten Punkte durchaus erzielt werden.
Eine Selbstmedikation kommt bei der Onychomykose – anders als bei der Tinea pedis (vergleiche die Stellungnahme der Gesellschaft für Dermopharmazie [8]) – in der Regel nicht in Betracht. Wird der Apotheker auf die Behandlung einer vermuteten Onychomykose angesprochen, sollte er auf die Notwendigkeit der Diagnosesicherung – insbesondere durch den Hautarzt – hinweisen. Bei der Auswahl eines geeigneten Arzneimittels kann der Apotheker sowohl im vertrauensvollen Gespräch mit dem behandelnden Arzt als auch mit dem Patienten mitwirken.
Zu dem neuen Konzept hat die Gesellschaft für Dermopharmazie am
4. April 2006 unter dem Titel „Interdisziplimäres Management
der Onychomykose“ eine Stellungnahme herausgegeben, die bei einer
Konsensuskonferenz, abgehalten am 19.10.2005 in Köln, verabschiedet
wurde und an der folgende Personen mitgewirkt haben:
Prof. Dr. I. Effendy, Bielefeld; Dr. A. Kiefer, Koblenz; Prof. Dr. H.
C. Korting, München; Dr. J. Kresken, Viersen; Prof. Dr. T. Luger,
Münster; PD Dr. M. Schmid-Wendtner, Bonn; Dr. U. Schöffling,
Trier; Dr. K. Strömer, Mönchengladbach.
Literatur
[1] Burzykowski T, Molenberghs G, Abeck D, Haneke E, Hay R, Katsambas A, Roseeuw D, van de Kerkhof P, van Aelst R, Marynissen G: High prevalence of foot diseases in Europe: results of the Achilles Project. Mycoses, 46, 496-505, 2003
[2] Korting HC: Total quality management in dermato-mycology in Germany. Mycoses, 46, 2-4, 2003
[3] Roujeau JC, Sigurgeirsson B, Korting HC, Kerl H, Paul C: Chronic dermatomycoses of the foot as risk factors for acute bacterial cellulitis of the leg: a case-control study. Dermatology, 209, 301-307, 2004
[4] Effendy I: Nagelmykosen. Klinik, Diagnose und Therapie. Georg Thieme Verlag, Stuttgart, New York, 2001
[5] Lecha M, Effendy I, de Chauvin MF, Di Chiaccio N, Baran R: Treatment options – developement of consensus guidelines. J Eur Acad Dermatol Venereol, 19, Suppl 1, 25-33, 2005
[6] Haugh M, Helou S, Boissel JP, Cribier BJ: Terbinafine in fungal infections of the nails: a meta-analysis of randomized clinical trials. Br J Dermatol, 147, 118-121, 2002
[7] Baran R, Feuilhade M, Datry A, Goettmann S, Pietrini P, Viguie C, Badillet G, Larnier C, Czernielewski J: A randomized trial of amorolfine 5% solution nail lacquer combined with oral terbinafine compared with terbinafine alone in the treatment od dermatophytic toenail onychomycoses affecting the matrix region. Br J Dermatol, 142, 1177-1183, 2000
[8] Klövekorn W, Korting HC, Kresken J, Schmid-Wendtner M, Schöffling
U: Interdisziplinäres Management der Tinea pedis. Stellungnahme der
GD Gesellschaft für Dermopharmazie e. V. vom 9. September 2004. www.gd-online.de
.
|
Fotos: GD Gesellschaft für Dermopharmazie |


Thomas
Schwarz
Klinik für Dermatologie, Venerologie und Allergologie,
Universitätsklinikum Schleswig-Holstein, Kiel
Interleukin-12 schützt vor UV-induzierter Apoptose
Keratinozyten, die in ihrer DNA durch UV-Strahlung schwer geschädigt
wurden, werden durch Apoptose eliminiert. Aus diesem Grunde wird UV-induzierte
Apoptose als protektiver Mechanismus betrachtet, da dadurch geschädigte
Zellen mit einem Risiko zu maligner Entartung entfernt werden. Störungen
beziehungsweise Veränderungen UV-induzierter Apoptose können
daher einen erheblichen Einfluss auf die Photokarzinogenese haben.
Wir konnten beobachten, dass das immunmodulatorische Zytokin Interleukin
(IL)-12 UV-induzierte Apoptose sowohl in vitro als auch in vivo unterdrückt.
Die Unterdrückung der Apoptose durch IL-12 war mit einer signifikanten
Reduktion UV-induzierter Zyklobutanpyrimidindimere assoziiert, was in
vitro mit dem Soutwestern-Dotblot, in vivo durch immunohistochemische
Färbungen nachgewiesen werden konnte.
Die Reduktion des DNA-Schadens war nicht durch einen Filtereffekt von IL-12 zu erklären, da unmittelbar nach Bestrahlung die Mengen des DNA-Schadens gleich waren, unabhängig ob IL-12 gegeben wurde oder nicht. Allerdings nahm im Laufe der Zeit der Schaden in der IL-12-Gruppe deutlich ab. IL-12 hatte keinen Einfluss auf den Zellzyklusarrest, was eine bessere Reparatur ermöglichen könnte. Ebenso hatte IL-12 keinen Effekt auf durch Gamma-Strahlen induzierte Apoptose.
All das zusammen ließ vermuten, dass IL-12 die endogene Reparatur, den nucleotide excision repair (NER), beeinflusst. Um dies zu überprüfen, wurden Xpa-knock-out-Mäuse verwendet, die aufgrund einer Mutation im Xpa-Gen keinen NER aufweisen. Injektion von IL-12 in UV-exponierte Wildtyp-Mäuse reduzierte die Anzahl apoptotischer Keratinozyten nach UV-Bestrahlung erheblich, während dieser Effekt in Xpa-knock-out-Mäusen nicht zu finden war.
Zusätzlich wurden UV-induzierte Pyrimdindimere in mononukleären Zellen gesunder Probanden deutlich reduziert, während dies in Zellen von Xeroderma-pigmentosum-Patienten nicht zu beobachten war.
Zusammenfassend zeigen diese Untersuchungen, dass IL-12 UV-induzierte Apoptose durch Reduktion des DNA-Schadens verhindert. Dies ist der erste Hinweis, dass der NER durch Zytokine reguliert werden kann.
|
Foto: GD Gesellschaft für Dermopharmazie |

Jean
Krutmann
Institut für Umweltmedizinische Forschung, Heinrich-Heine-Universität
Düsseldorf
Pflanzliche Sterole zur Prävention der Lichtalterung der menschlichen
Haut
Gesundheitsschädliche Konsequenzen
einer Bestrahlung der menschlichen Haut mit solarer UV-Strahlung sind
das gehäufte Auftreten von Hautkrebs, das Auslösen von Photodermatosen
sowie insbesondere auch ein vorzeitiger Alterungsprozess der Haut (Lichtalterung).
Die mit der Lichtalterung einhergehenden klinischen Symptome, insbesondere
das Auftreten von Falten, wird maßgeblich auf eine vermehrte Expression
der Matrixmetalloproteinase-1 (Kollagenase-1) zurückgeführt,
wodurch es in Folge zur Proteolyse der Kollagenfasern in der Dermis kommt.
Dieser pathogenetische Mechanismus kann sowohl durch die kurzwelligere UVB- als auch die langwelligere UVA-Strahlung hervorgerufen werden. Während die UVB-induzierte MMP-1 Expression beispielsweise durch Vitamin-A-Säure hemmbar ist, ist über die Prävention UVA-induzierter Faltenbildung vergleichsweise weniger bekannt. Wir haben uns daher in den letzten Jahren intensiv mit den molekularen Grundlagen der UVA-induzierten Genexpression in der menschlichen Haut beschäftigt.
Hierbei zeigte sich, dass eine vermehrte Expression von Genen, wie zum Beispiel der Matrixmetalloproteinase-1, in menschlichen Hautzellen durch eine Signaltransduktions-kaskade vermittelt wird, die auf Ebene der Zytoplasmenmembran initiiert wird. Konkret kommt es hierbei zu einer Verschiebung der Lipidkomposition in Mikrodomänen der Zytoplasmamembran, die besonders reich an Sphingomyelin und Cholesterin sind und als „rafts“ bezeichnet werden.
In weiteren Untersuchungen konnten wir zeigen, dass eine Vorbehandlung menschlicher Hautzellen mit Cholesterin oder pflanzlichen Sterolen (Phytosterole) raft-stabilisierend wirkt und die UVA-1-induzierten Effekte effektiv zu verhindern vermag. In der Folge kommt es zu einer Inhibition der gesamten Signaltransduktionskaskade und zu einem Ausbleiben der üblicherweise nach UVA-Strahlung auftretenden vermehrten Genexpression.
Diese zunächst in vitro erhobenen Befunde konnten kürzlich hinsichtlich ihrer In-vivo-Relevanz validiert werden. So zeigte sich, dass die topische Applikation eines Phytosterol-haltigen kosmetischen Präparates zu einer signifikanten Hemmung der UVA-induzierten MMP-1-Expression in der menschlichen Haut führte.
Zusammengenommen zeigen diese Untersuchungen, dass Phytosterole in der Lage sind, die UVA-induzierte Signaltransduktionskaskade zu hemmen und hierbei die üblicherweise nach UVA-Strahlung auftretende vermehrte Expression von Matrixmetalloproteinase -1 zu induzieren.
Zusammengenommen weisen diese Befunde daraufhin, dass die topische Applikation
von Phytosterolen zu einer Verzögerung UVA-induzierter Hautalterung
beitragen kann. Diese bisher unbekannte biologische Aktivität von
Phytosterolen klassifiziert sie somit als „Actives“, deren Einsatz
in kosmetischen Produkten sinnvoll erscheint.
|
Fotos: GD Gesellschaft für Dermopharmazie |


Martin
Steinhoff
Klinik und Poliklinik für Hautkrankheiten, Westfälische
Wilhelms-Universität Münster
Proteinase-aktivierte Rezeptoren als Targets für antiinflammatorisch
wirksame Arzneistoffe
In den letzten Jahren konnte gezeigt werden, dass Serinproteasen wie Thrombin, Tryptase, Trypsin und Cathepsin – ähnlich wie Zytokine, Wachstumsfaktoren oder Neuropeptide – wichtige biologische Funktionen ausüben. So beeinflussen sie unter anderem Blutgerinnung, Entzündungsprozesse, Tumorwachstum oder allergische Reaktionen.
Dies geschieht zum Teil über die Aktivierung von Rezeptoren, die so genannten Proteinase-aktivierten Rezeptoren (PARs). Sie gehören zur Subfamilie von G Protein-gekoppelten Rezeptoren mit sieben transmembranären Domänen. Hiervon sind zurzeit vier Rezeptoren kloniert (PAR1 bis PAR4).
Für PAR1 (Thrombinrezeptor) konnte gezeigt werden, dass eine Aktivierung einen wesentlichen Einfluss auf die Blutgerinnung oder das Invasionsverhalten von malignen Tumoren hat. Antagonisten für PAR1 sind in der Lage, solche Prozesse effektiv zu inhibieren. Hierbei handelt es sich zum Teil um Peptid-Antagonisten („Pepducine“), aber auch Nicht-Peptid Antagonisten sind bekannt.
PAR-2 ist ein Rezeptor für Mastzell-Tryptase, einem wichtigen Enzym bei allergischen und entzündlichen Reaktionen in der Haut. Da PAR-2 in entzündlicher Haut auf sensorischen Nervenfasern heraufreguliert wird, liegt es nahe, dass Mastzellen über die Aktivierung von PAR-2 mit Nervenfasern der Haut kommunizieren. In der Tat führt die Aktivierung von neuronalem PAR-2 zur Freisetzung von Neuropeptiden aus sensorischen Nerven und somit zur neurogenen Entzündung.
Weiterhin konnte gezeigt werden, dass über PAR-2 neuroimmunologische Vorgänge (Endothelregulation) und Juckreiz beeinflusst werden. Antagonisten gegen PAR2 sind zurzeit in der Erprobung. Weiter beeinflussen Proteasen über PAR-Aktivierung zum Beispiel die Wanderung von neutrophilen Granulozyten oder die Funktion von Mastzellen.
Alternativen in Bezug auf die Entwicklung von PAR-Antagonisten stellen auch inhibitorische Proteasen dar, die PAR-Rezeptoren C-terminal der Aktivierungsstelle spalten, somit den Rezeptor inaktivieren oder Protease-Inhibitoren wie zum Beispiel das Nafomastat-Mesilat.
Zusammenfassend sprechen die vorliegenden Daten für eine wichtige
Bedeutung von PARs für die Modulation zahlreicher pathophysiologischer
Vorgänge in der Haut wie Entzündung, Juckreiz oder Tumorwachstum.
PAR-Rezeptoren stellen somit interessante Zielstrukturen für neue
therapeutische Strategien zur Behandlung von Hauterkrankungen dar.
|
Fotos: GD Gesellschaft für Dermopharmazie |


Mike
Farwick
Degussa AG, Essen
Sphingokine: Ceramide als biologische Signalweiterleitungsmoleküle
Sphingolipids, especially ceramides,
are major constituents of the extracellular matrix in the stratum corneum.
They play a pivotal role maintaining the skin’s equilibrium in the lipidic
protection barrier. Additionally intracellular ceramides are well-known
to influence biochemical processes of the skin via signal transduction,
too.
This article describes the claim identification strategy for Salicyloyl-Phytosphingosine (Phytosphingosine SLC), which is a highly efficient signaling shingolipid. Its activity was screened in vitro by DNA-Chip technology and the claim ideas based on these experiments were verified by different in vivo efficacy studies.
After application of Phytosphingosine SLC on cultured human primary keratinocyte cultures the gene expression patterns obtained by DNA-Chip technology indicated a strong stimulatory effect especially on keratinocyte differentiation. This effect was proven in vivo by significantly improved barrier repair after detergent challenge and barrier disruption.
We also found a stimulatory effect on the procollagen I systhesis of cultured human primary fibroblasts. The in vivo relevance of this result was verified by a biopsy study, showing induction of procollagen I, a reduction of the collagenase MMP1 and an induction of the collagen anchoring protein fibrillin.
The overall cosmeceutical activity was demonstrated by a half side with an anti-wrinkle study in the perorbital region of the face. The „craw-feet“ were reduced by 10 percent within just four weeks by topical application of Phytosphingosine SLC.
In a nutshell, the outcome of several in vitro and in vivo studies demonstrated the superior anti-aging efficacy of Phytosphingosine SLC for cosmetic applications.
|
Fotos: GD Gesellschaft für Dermopharmazie |

